谵妄症的特征是注意力、整体认知和觉醒、意识水平的急剧变化,被认为是大脑中关键网络病理生理破坏的结果,可能会加速患者痴呆、住院、甚至死亡风险。
临床上神经科医师需要了解谵妄症的临床特征,以制定有效的预防和治疗策略。
1. 风险因素
01
诱发因素?
最常见的诱发因素是年龄(超过 70 岁),还包括痴呆症、功能障碍、男性、视力和听力下降以及轻度认知障碍等。
02
促成因素?
促成因素各不相同,其中药物副作用占谵妄症的 39%,其他还包括手术、麻醉、缺氧、未治疗的疼痛、感染、急性疾病和慢性疾病的急性加重。如果患者体质较弱,疾病晚期如便秘、脱水、睡眠不足、尿潴留等也可能导致谵妄。
2. 诊断标准
1. 谵妄症通常由 3 种主要表现:
表 1. 临床表现
2. 诊断标准:
精神障碍诊断与统计手册(Diagnostic and Statistical of Mental Disorders,Fifth Edition,Text Revision,DSM-5-TR)的谵妄诊断标准仅提供了谵妄综合征的部分情况,例如神经精神障碍(如幻觉或分离体验)均未包含在内。
表 2. 诊断标准
3. 临床上检测是评估和治疗的第一步,但经常会忽略低活性谵妄。
目前使用最广泛的工具之一是混淆评估方法(the Confusion Assessment Method, CAM),包括以下标准:
表 3. 混淆评估方法
4. 评估:临床上体格检查应全面系统,包括循环系统、呼吸系统、神经系统、精神状态、腹部、肌肉骨骼和皮肤等检查,同时应评估生命体征。
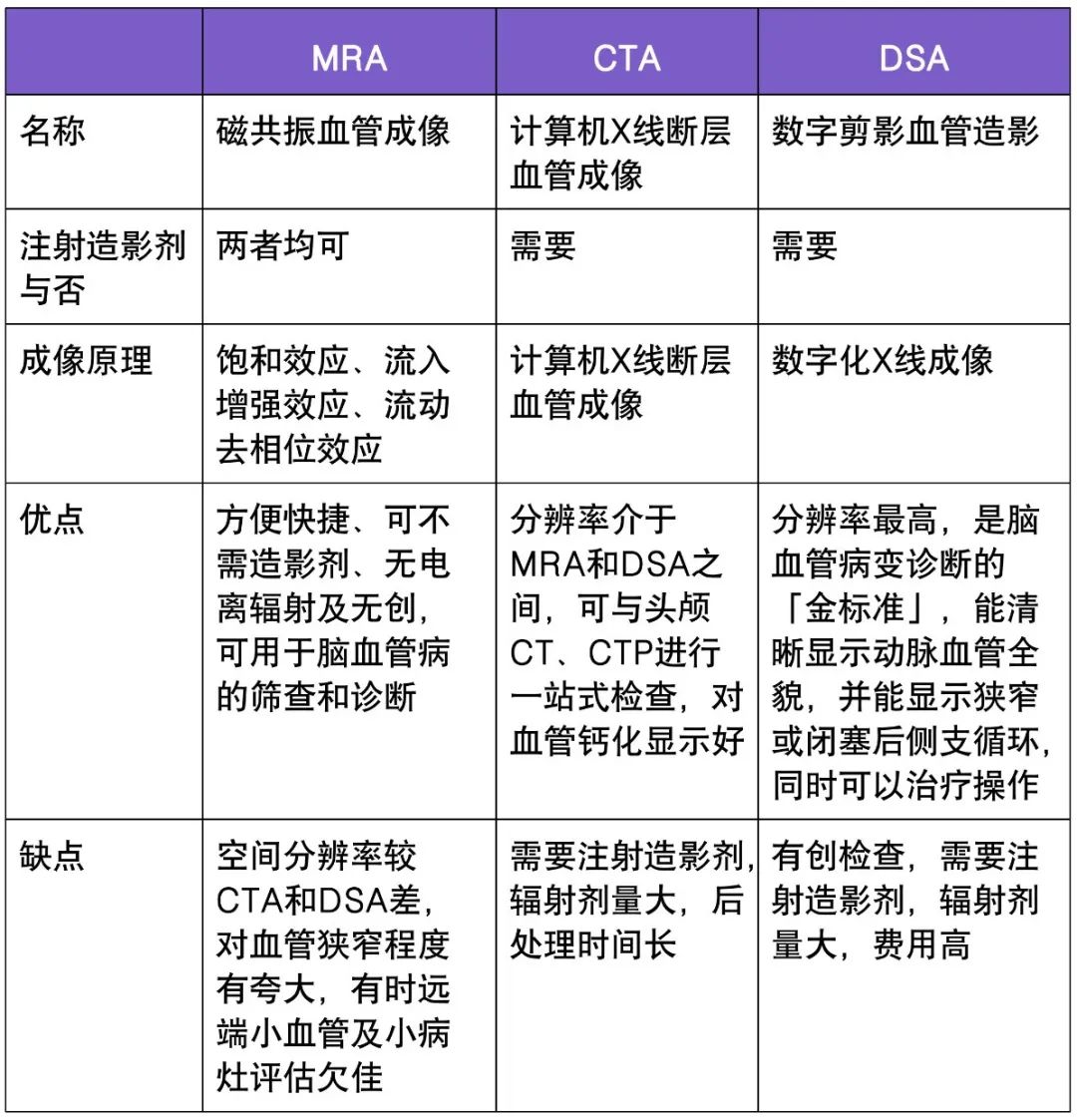
5. 辅助检查:
通常情况下应进行血液、CT、MRI 和脑电图等详细辅助检查。
常规血液参数中,平均红细胞体积和天冬氨酸氨基转移酶可作为创伤患者谵妄的预测指标。
此外,一些谵妄是由原发性中枢神经系统疾病引起的,可选择性地进行特定脑部疾病检查,如 CT、MRI、脑电图、腰椎穿刺和自身免疫性脑炎抗体检测。
3. 治疗
非药物干预:预防谵妄症的发生是最有效的干预措施,识别有谵妄症风险的患者,采取特殊预防措施来预防谵妄症至关重要。
1. 不可改变的风险因素:神经退行性疾病病史,如痴呆和年龄增长。
2. 可改变的风险因素:药物、感染、环境因素等。
3. 措施:减少环境干扰和改善睡眠,包括尽量减少夜间噪音和光线等,在适当情况下,适当鼓励进行音乐等治疗手段。减少身体活动限制也很重要,如导尿管、鼻饲管等,尽早让患者开始活动。
4. 主要概况为以下几个要点:
①评估、预防和管理疼痛;
②促进自主觉醒和呼吸;
③选择合理的镇痛方案;
④谵妄的预评估、管理和预防;
⑤早期活动;
⑥家庭参与。
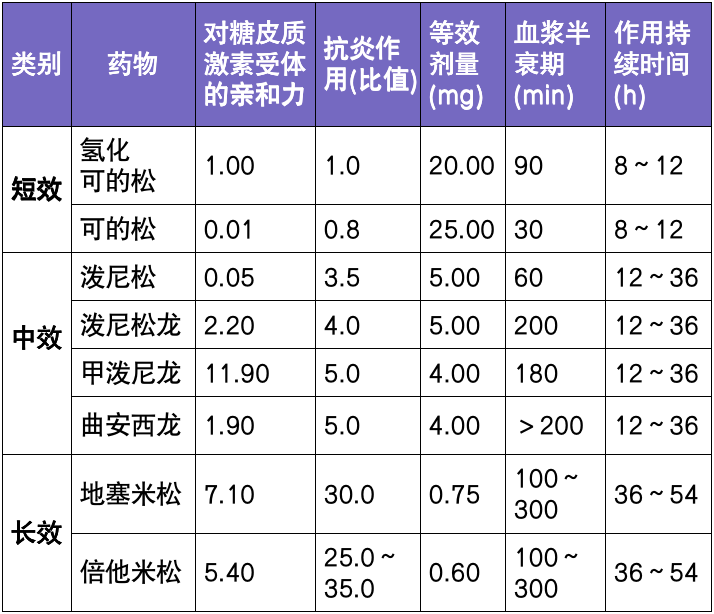
药物干预:
1. 非抗精神性措施:
抗癫痫药物:病例报告和回顾性队列研究显示,丙戊酸对因酒精戒断、脑外伤史或情绪障碍而出现谵妄症的患者有效。注意:孕妇和肝功能或胰腺功能严重障碍、活动性出血或血小板低的患者,应避免使用此类药物。
褪黑素:可以增强睡眠巩固,维持谵妄患者的良好睡眠-觉醒周期,尤其是活动性谵妄症。
维生素 B1:维生素 B1 缺乏可导致一系列精神状态改变,包括韦尼克脑病(眼球震颤、眼球运动麻痹和精神状态改变)、科尔萨科夫综合征(不可逆的记忆障碍,通常是韦尼克脑病未经治疗所致)和谵妄。
2. 抗精神类措施:明显的精神症状,如幻觉和妄想,抗精神类药物的镇静作用可有效解决谵妄患者的躁动。
对于有严重昼夜节律和知觉紊乱的患者,可选用镇静性抗精神类药物,夜间使用;
对于过度兴奋性谵妄患者,可选用氟哌啶醇;
对于 PD 或 DLB 患者的谵妄,首选喹硫平,也可选用奥氮平和利培酮;
癌症患者伴谵妄,可选奥氮平。
注意:对于争议较大的精神类药物,应注意以下几个方面:
1)精神类药物通常会抑制人的认知行为活动,原则是尽量少用、尽量缩短使用时间;
2)以下情况可选用精神类药物:
①患者情绪激动;②较多出现幻觉妄想;③行为紊乱;④夜间失眠;⑤对一般支持疗法不合作、依从性差;
3)精神类药物治疗期间应定期检查心电图,严密监测 QT 间期变化。
4)当遇到以下情况应慎用:①入院时心电图提示 QT 间期延长;②电解质紊乱。
4. 鉴别诊断
1. 谵妄与痴呆亚型:如路易体痴呆等。
在发病方式上,谵妄急性起病,痴呆缓慢进展;
持续时间:谵妄通常持续数小时或数天,痴呆则持续时间较长;
谵妄觉醒减少,痴呆觉醒保持相对完整。
2. 叠加症状:识别谵妄叠加痴呆(DSD)对于及时治疗至关重要。如对于突然出现易怒、不明原因跌倒、抵制或不愿与护理人员沟通、嗜睡和幻觉等症状的痴呆患者,需要密切监测 DSD 并及时对症治疗。
本文仅供医疗卫生等专业人士参考
表格来源|参考文献
策划|sheldon
投稿|wangyue5@dxy.cn
参考文献:
1. Emily M L Bowman, Nathan E Brummel, Gideon A Caplan,et al. Advancing specificity in delirium: The delirium subtyping initiative[J]. Alzheimers Dement, 2024,20(1):183-194.
2. María de Lourdes Ramírez Echeverría,Caroline Schoo,Manju Paul.Delirium[J].2022.
3. Xi Mei, Yue-Hong Liu, Ya-Qing Han,et al. Risk factors, preventive interventions, overlapping symptoms, and clinical measures of delirium in elderly patients[J]. World J Psychiatry,2023,13(12):973-984.



暂无评论内容