血管内治疗成功再通后的患者中,约 50% 的患者预后较好,但仍有约 50% 的患者预后不佳,为什么会导致这种不好的结局呢?这是目前临床研究中非常重要且受关注的问题。
在 2024 年 9 月 19~22 日召开的中华医学会第二十七次神经病学学术会议上,中国人民解放军北部战区总医院陈会生教授就《血管内治疗成功再通患者血压管理的思考》这一主题做了精彩报告。
01
无效再通
1. 定义:急性大血管闭塞缺血性卒中患者在 EVT (血管内治疗)后达到良好再通的情况下,3 个月后仍出现的神经功能预后不良。
2. 临床无效再通的机制:
无复流;
侧支循环不良;
早期动脉再闭塞;
3. 再灌注损伤:出血转化、脑水肿、血脑屏障破坏;脑血管自动调节功能受损。
4. 临床无效再通的其他因素:
手术操作方面:取栓次数、开通程度;
术者水平;
术后管理。
02
缺血再灌注损伤
1. 定义:脑组织缺血缺氧一段时间后,突然恢复供血(即再灌注)时出现的损伤称为缺血再灌注损伤。
2. 病理过程:涉及细胞损伤(凋亡、坏死和铁死亡)、氧化应激、炎症反应、血脑屏障破坏等。
3. 陈会生教授提到 MR-Clean 研究中前循环大血管闭塞脑出血转化发生率为 46%;一些非随机研究提示血压增高于血管内治疗血管开通后症状性颅内出血发生有关,而降压可以减少缺血再灌注损伤,如出血转化的减少。
03
脑出血转化均是再灌注损伤导致的吗?
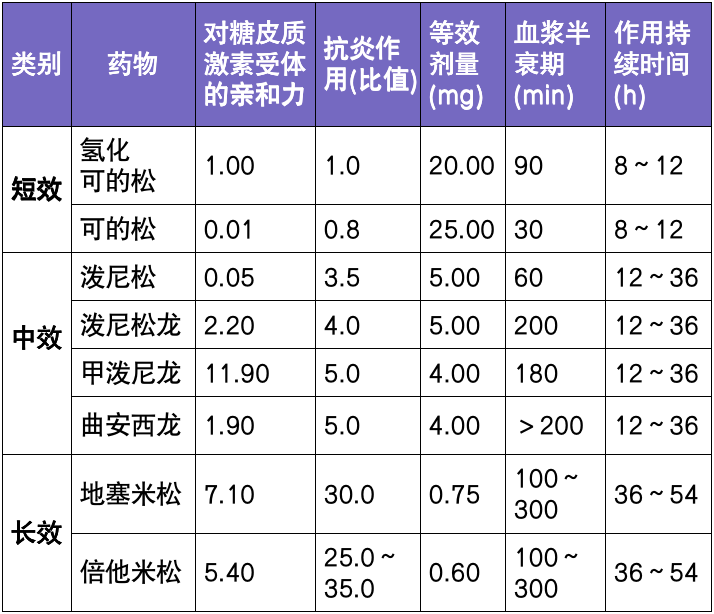
陈会生教授指出,目前有关机械取栓后的血压管理的研究有以下四个:
OPTIMAL-BP 研究;
BEST-II 研究;
ENCHANTED-MT2 研究;
BP-TARGET 研究。
表 1. 血压管理研究(来源讲者 PPT)
陈会生教授提出其中 OPTIMAL-BP 和 ENCHANTED-MT2 适用于亚洲人群。
陈会生教授团队研究发现,强化降压并不会降低血管内治疗后血管再通急性缺血性卒中患者的出血事件,甚至会导致不良预后。
04
为什么「强化降压」后神经功能预后变差?
陈会生教授认为非强化降压组有相当于一部分人群血压可以自主下降到强化降压组。例如,BP-TARGET 研究中,30% 对照组人群 SBP < 130 mmHg。而在强化降压时,血压下降一定会使血压驱动的出血转化风险降低吗?
事实上,高血压脑出血是因为压力驱动。如果把血压降下来,出血转化风险一定会随着压力而减少。但取栓后的很多出血转化,并不是因为压力驱动,而是因为缺血缺氧血脑屏障破坏带来的出血转化。
此时若血压降低,反而会加重脑缺血缺氧性反应,从而导致出血转化增加。所以,强化降压时,维持脑灌注压与减少缺血再灌注损伤相比,维持脑灌注压更重要。
05
缺血再灌注损伤 VS 高灌注损伤
陈教授强调置入介入支架、支架开通之后,其实是高灌注状态,相应责任血管的区域没有缺血缺氧状态,血管一旦开通之后,这个区域存在高灌注损伤的风险,所以此时把血压控下来,一定会减少高灌注损伤的发生。
而在取栓影像里高灌注损伤到底会发生多少?是低灌注为主还是高灌注为主?如果以高灌注为主,当然降压有利于疾病的结局,如果以低灌注为主,维持高灌注量才能更有利。
陈教授团队研究发现临床无效灌注的主要原因为微循环无复流导致的低灌注,高灌注的发生率不高,因而强化降压会带来不利结局。而保持良好的脑灌注是术后血管管理的一个重要指标。
06
僵化的目标值 VS 个性化的降压
陈会生教授提到降压时用僵化的目标值,会选择把血压降到 140 或 130 或 120,而每个人的情况是完全不同的,急性期缺血性卒中患者无论是非溶栓、或者接受溶栓、或者接受取栓的,其实降压管理都是非常复杂的,因为每个患者个体化影响很多,所以我们在强化降压上会找出这样的问题,如果是低灌注的,应该保持血压维持高血压来增加灌注,如果是高灌注的,需要给予强化降压管理。所以,个体化的血压管理是未来重要研究方向,需要多维度信息提供支撑。
最后,陈会生教授表示目前自己的团队正在建立 TCD 包括脑血流自动调节,希望能够有一些数据,为下一步的管理能够提供更多支撑。
本文整理自陈会生教授讲座《血管内治疗成功再通患者血压管理的思考》,感谢陈会生教授的审核!
整理|许静
题图|站酷海洛
投稿|wangyue5@dxy.cn



暂无评论内容