韩翔教授:少见和罕见脑血管病的诊断
原创 作者:讲者: 韩翔 公号:丁香园神经时间 发布时间:2023-11-02 20:33 发表于浙江
原文地址:韩翔教授:少见和罕见脑血管病的诊断
目前,罕见病已经越来越受到全社会的重视和关注。少见及罕见脑血管病是指由明确原因,但不由大动脉粥样硬化、小动脉闭塞等常见病因所致的脑血管。该类患者仅占所有缺血性卒中的 2%~6%,但少见及罕见脑血管病种类繁多,发病机制复杂。
少见及罕见脑血管病可能是某些系统性疾病的首发表现或重要表现,治疗可能不单单是常规的抗凝抗板,因此需要给予足够重视。复旦大学华山医院举办的最新一期「神采飞扬」活动中,韩翔教授就「少见和罕见脑血管病的诊断」进行了详细介绍。
![[]](https://medblog.cn/wp-content/uploads/2023/11/a9198d53-2cf8-4a24-86f0-57ca9ee837f2.png)
👆 点击查看完整视频内容
首先,韩翔教授介绍了少见及罕见脑血管病的十大分类(图 1)。为了在临床实践中不遗漏,可用「Vascular」原则方便记忆,每个字母代表一类或多类疾病。
![[]](https://medblog.cn/wp-content/uploads/2023/11/8b91d8d5-d3cb-4f9e-a16e-b1b6f57e6c1d.png)
![[]](https://medblog.cn/wp-content/uploads/2023/11/45159326-0c48-4057-9f03-93532b86a5b6.png)
![[]](https://medblog.cn/wp-content/uploads/2023/11/748335ab-63ce-4620-84ff-4c6a1717dee5.png)
图 1
1 动脉壁非炎症性疾病
1、烟雾病
烟雾病发病年龄呈双峰分布(主高峰 5~9 岁,另一高峰 35~39 岁),烟雾病的临床表现为:
1)短暂性脑缺血发作/缺血性脑卒中:烟雾病最常见的初始表现是缺血性脑卒中。梗死区域形态往往不是经典的血管梗死区域形态,可能与长期大血管闭塞继发的血管区域改变及侧枝循环多样化发育有关。对儿童而言,大脑前、中动脉血管区域的症状性缺血发作通常由运动、哭闹、咳嗽、用力、发热或过度通气引起;
2)脑内、脑室内和蛛网膜下腔出血:脑室内出血是烟雾病的常见表现癫痫发作;
3)头痛;
4)认知障碍。
根据血管造影的发现,Suzuki 和 Takaku 提出了血管造影演变的 6 个阶段(图 2)。
第 1 阶段:颈内动脉远端节段性狭窄;
第 2 阶段:基底部烟雾血管开始出现,大脑前动脉和大脑中动脉近端部分节段性狭窄;
第 3 阶段:基底部烟雾血管非常明显,大脑前动脉和大脑中动脉的近端部分显示不清,其远端分支可以通过大脑后动脉分支的侧支观察到;
第 4 阶段:基底部烟雾血管开始减少,大脑后动脉近端部分变窄;
第 5 阶段:基底部烟雾血管不明显,所有颅内大动脉显示不清;
第 6 阶段:基底部烟雾血管消失,仅有颈外动脉的脑膜侧支供应大脑半球。
![[]](https://medblog.cn/wp-content/uploads/2023/11/47ced865-9e1e-4344-8e63-834060d21e67.png) 图 2
图 2
诊断烟雾病需要排除相关基础疾病(若有,则提示烟雾综合征),确诊烟雾病需要神经血管影像学检查。日本的一个研究委员会提出了诊断标准,包括以下大致要求 [2]:
1)颈内动脉末端以及大脑前、中动脉近端狭窄或闭塞;
2)基底节异常血管网;脑 MRI 显示多发性流空也可诊断这些异常血管网;
3)血管造影表现存在于双侧;血管造影表现为单侧的病例视作很可能的病例。
2、颈动脉夹层
颈动脉夹层多见于中青年,患者通常缺乏传统危险因素(高血压除外)。发病前可能存在轻微外伤、感染史等。临床表现主要为突发的剧烈头痛、脑卒中。后循环可表现为不完全 Wallenberg 综合征。
颈动脉夹层的特异性征象包括内膜瓣、双腔征、夹层动脉瘤(不足 10%),最常见的是血管狭窄的表现。
具体影像学诊断方法有:
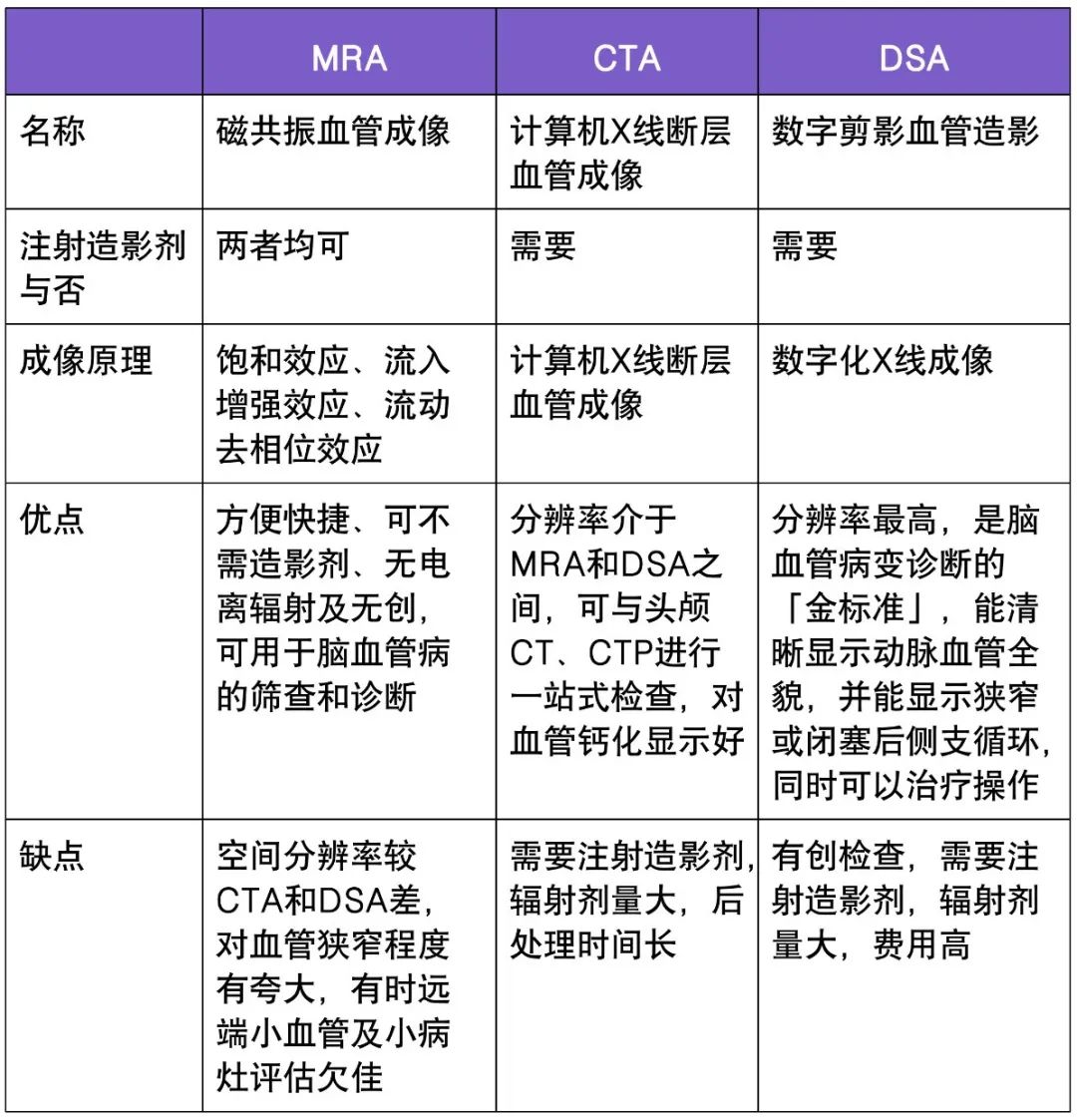
1)DSA:并非诊断颈动脉夹层的金标准,目的是了解血流动力学,但不能观察血管壁;
2)CTA:观察血管横断面和重建形态,但需造影剂;
3)MRI/MRA::T1-FS 序列特异性高,但存在时限性;
4)超声:仅用于随访。
2 静脉闭塞性疾病
1、脑静脉窦血栓形成
对于脑静脉窦血栓形成(CVSTT)的诊断,脑 MRI 显示静脉窦存在异常信号加上 MRV 显示相应血流缺乏可确诊 CVST。然而,这些发现有时不够显著,此时需借助静脉窦或皮质静脉内无血流的成像特征进行诊断。图 3 显示了上矢状窦血栓形成的影像学检查结果。
![[]](https://medblog.cn/wp-content/uploads/2023/11/9822eada-4e13-4dbe-89f2-823972f8eece.png) 图 3
图 3
3 血管收缩和其他血管病变
中枢神经血管内淋巴瘤
淋巴瘤几乎可以累及全身任何器官,在确诊时通常已广泛转移,更倾向于侵犯中枢神经系统(CNS)。间变性大细胞淋巴瘤(ILCL)也会影响周围神经系统。据 2008 年世界卫生组织分类,ILCL 属于弥漫大 B 细胞淋巴瘤的一种亚型,是一种高度侵性的罕见疾病,其特征是淋巴瘤细胞存在于中小型血管内。
传统上,ILCL 是通过对深层皮肤、大脑和(或)受累器官的活检进行诊断。ILCL 的免疫表型特征已被用于进一步表征 ILCL 的起源细胞(即 B,T 或 NK 细胞)。需与和类风湿性关节炎相关的炎性/免疫介导的疾病进行鉴别诊断,例如淋巴管内组织细胞增生等。
颅脑 MRI(增强)和腰穿可发现 ILCL 中枢神经系统受累情况,而 18 FDG-PET 可用于排查全身性疾病。
4 心源性疾病
心源性病因导致的卒中需考虑感染性心内膜炎与心房黏液瘤。感染性心内膜炎影像学表现多样(图 4),既有出血表现,又有梗死表现。
心房黏液瘤是一类缓慢进展增生性疾病,起源于心内膜下外胚层细胞。约 80% 心脏黏液瘤起源于左心房。心脏超声检查有助于诊断(图 5)。患者可存在心血管症状、体循环栓塞证据及全身症状。
黏液瘤相关脑梗死表现为经典的血管闭塞性脑梗死征象,类似于海绵状血管畸形,存在较大的占位效应,被不规则含铁血黄素环环绕,存在不同程度病灶周围水肿(图 6)。心房粘液瘤患者出血风险高,抗血小板治疗及抗凝治疗是否增加转移风险仍不明确。对于心房粘液瘤患者,一旦诊断,建议尽早进行手术切除。
![[]](https://medblog.cn/wp-content/uploads/2023/11/1fb87004-8fe2-4ef2-8924-eb2884e47cbe.png) 图 4
图 4
![[]](https://medblog.cn/wp-content/uploads/2023/11/a1d10b9f-068a-486b-aa63-0962c314f61d.png) 图 5
图 5
![[]](https://medblog.cn/wp-content/uploads/2023/11/e7889f70-56ba-40cb-94ac-3c81ed10bd66.png) 图 6
图 6
5 累及脑血管的系统性疾病
嗜酸性粒细胞增多综合征(HES)
HES 最主要的特点是嗜酸性粒细胞增多以及嗜酸性粒细胞介导的器官损伤和/或功能障碍,临床特征见图 7。诊断 HES 需要间隔至少 1 个月先后 2 次检查发现嗜酸性粒细胞 > 1.5 x 109/L,和/或病理检查确认组织 HE [3]。其中组织 HE 是指:
骨髓切片上嗜酸性粒细胞占所有有核细胞的 20% 以上,和/或病理医生判定组织浸润广泛,组织切片观察嗜酸性粒细胞,和/或嗜酸性粒细胞颗粒蛋白在组织中显著沉积,伴或不伴严重嗜酸性粒细胞组织浸润。最主要特点是 HE + 嗜酸性粒细胞介导的器官损伤和/或功能障碍。
HES 累及中枢神经系统,发生脑血管病时,在 MRI 上主要表现为散在梗死、分水岭区域多发梗死,无大血管病变(图 8)。不良预后与心脏受累、神志改变、更高的嗜酸性粒细胞水平相关。
![[]](https://medblog.cn/wp-content/uploads/2023/11/9e6bf45f-5570-4421-8835-190ac5604edf.png) 图 7
图 7
![[]](https://medblog.cn/wp-content/uploads/2023/11/2d42e904-2ee2-4146-a4da-c457aa664af1.png) 图 8
图 8
6 凝血功能异常相关疾病
1、易栓症
一般人群中常见的易栓症及其患病率的估计值见图 9。一些实验室检查对于筛查、诊断易栓症有重要作用(图 10)。下列患者应评估是否存在血栓前状态:
1)年龄 < 40 岁的脑静脉血栓形成事件;
2)特发性或复发性静脉血栓事件;
3)在有强烈家族史的情况下发生静脉血栓事件;
4)常见部位的血栓性事件,如脑、肝和肾静脉等部位;
5)反复流产;
6)华法林诱导的皮肤坏死;
7)溶血性贫血。
筛查易栓症的时间至关重要,因为某些因素(蛋白 C、蛋白 S、抗凝血酶和纤维蛋白原水平)作为急性期反应物或在急性期受血栓形成过程本身的影响。因此,在血栓事件发生 6 周或 6 周以上重复检测可能有助于确认急性异常。且应在停用口服抗凝药物或肝素 2 周后重复进行检测。但对于基因突变的检测,在血栓事件发生后可随时进行。
![[]](https://medblog.cn/wp-content/uploads/2023/11/571df71f-784c-4725-a81d-df92895bc8b4.png) 图 9
图 9
![[]](https://medblog.cn/wp-content/uploads/2023/11/a79ebd8d-968e-4ccb-8081-c14019f057d9.png) 图 10
图 10
2、抗磷脂抗体综合征
抗磷脂抗体综合征的诊断标准为抗心磷脂抗体和抗 β-2-糖蛋白 1(抗 b2 GP-1)抗体中等至强阳性,或至少间隔 12 周存在两次狼疮抗凝物,以及血栓形成事件或产科并发症。卒中患出现以下指征时,需要行抗磷脂抗体检测:
1)患者年龄 < 50 岁;
2)卒中复发;
3)既往血小板减少、产科并发症、静脉血栓形成或其他动脉血栓形成;
4)合并系统性红斑狼疮或其他结缔组织疾病。
7 感染性疾病
1、神经梅毒与卒中
梅毒性脑脊膜炎可引起感染性动脉炎,可累及脑或脊髓周围蛛网膜下腔内的任何血管,导致血栓形成、缺血和梗死。
脑缺血的表现可能为急性或慢性,神经功能障碍可反映受累血管的分布。大脑中动脉及其分支最常受累。少数情况会累及脊髓前动脉,导致脊髓梗死。血管影像可能显示局灶节段性动脉狭窄、局灶性狭窄和扩张,或完全闭塞,类似于其他感染性或非感染性血管炎的检查结果。神经影像学检查可显示一处或多处梗死。
2、成人水痘-带状疤疹病毒 (VZV) 血管病变
近期有带状疱疹或水痘病史且出现 TIA、脑卒中或精神状态改变,应怀疑有 VZV 血管病变。对于有不明原因脑卒中以及动脉瘤的患者,也应考虑 VZV 血管病变,尤其是免疫功能受损和 HIV 感染者。
典型的临床表现为眼部分布的带状疹及随后出现的急性对侧偏瘫,在儿童中则是原发水痘及随后可能出现的急性偏瘫。从发疹到出现神经系统症状和体征的平均时间大约为 4 个月。可累及大动脉、也可累及小动脉,可致脑缺血性或出血性病变,特别是灰-白质交界部位(图 11)。发生多灶性和/或双侧脑卒中的情况下,特别是这些病变在数日至数周逐渐增加时,VZV 血管病变是脑卒中病因的可能性更高。
![[]](https://medblog.cn/wp-content/uploads/2023/11/085d06bb-0137-4b0c-a9b9-df49ced28b3a.png) 图 11
图 11
8 眼、耳和脑血管疾病
Susac 综合征
Susac 综合征是一种累及视网膜、内耳和脑微血管的罕见疾病。临床表现为脑病、视网膜分支动脉闭塞和感觉神经性听力丧失的三联征。
9 炎症性疾病
炎症性疾病科分为原发性系统性血管炎、原发性中枢神经系统血管炎、弥漫性结缔组织病以及结节病(图 12)。
![[]](https://medblog.cn/wp-content/uploads/2023/11/3e04de28-23f4-4a59-8ed1-a5309f2bb3ad.png) 图 12
图 12
其中原发性中枢神经系统血管炎(PACNS)定义为局限于脑血管系统的炎症,而其他器官不存在血管炎,是一类排除性诊断。PACNS 主要累及脑实质、脊髓和柔脑膜的中小动脉(图 13),导致中枢神经系统功能障碍。
临床表现通常是非特异性的,从头痛、感觉异常和癫痫发作到复发性缺血性卒中。只有通过对脑活检获得的组织进行组织病理学研究才能确定明确诊断。
![[]](https://medblog.cn/wp-content/uploads/2023/11/6de9b282-7fb5-4402-95f1-40833fbd31bd.png) 图 13
图 13
10 遗传性疾病
法布里病(Fabry 病)
Fabry 病,又称 Anderson-Fabry 病,是一种 X 连锁隐性的先天性糖鞘脂代谢途径缺陷遗传病。Fabry 病在不同年龄阶段有不同临床表现(图 14),是一种具有全身多器官表现的疾病。
![[]](https://medblog.cn/wp-content/uploads/2023/11/851439fe-78a7-4fe9-a939-f5b4dd080b4e.png)
图 14
大多数 Fabry 病患者初次卒中的年龄在 20~50 岁,Fabry 病患者脑血管病的临床表现为:
1)半合子男性通常出现偏瘫、眩晕、构音障碍、复视、共济失调、单侧感觉症状、眼球震颤、恶心和(或)呕吐、头痛等;
2)在大多数(58%)患者中,表现与椎基底动脉区域缺血一致,约 20% 有明显的前循环症状;
3)可能出现穿支小血管病所引起的血管性痴呆;
4)杂合子女性通常出现记忆力下降、眩晕、共济失调、偏瘫、意识水平低下、单侧感觉症状和头痛。约一半的患者中,临床表现与椎基底动脉区受累一致,仅 10% 的病例明确累及颈动脉区。视网膜中央动静脉梗死也有报道。
诊断方面,男性患者有明确的家族史和典型表型时,发现白细胞或血浆 α-Gal A 活性较低可诊断 Fabry 病。需要对 GLA 基因进行突变分析,以诊断男性和女性以及具有不典型表现或残留 α-Gal A 水平的患者。
通常需结合生化和分子遗传检测结果和/或家族史确诊 Fabry 病,肾脏或心脏活检的偶然发现以及典型的皮肤和/或眼部表现也可能得出诊断。最后确诊需要测定 GLA 突变。
总结
脑血管病是当今人类的主要健康问题,2019 年全球疾病负担研究显示卒中成为全球第二大死亡原因,占总死亡人数的 11.6%。尽管脑血管病是一大类常见的疾病,其背后的病因和病理机制却十分复杂。尤其是脑血管病的少见病因,需临床医生仔细鉴别;根据临床提示,寻找其背后的罕见病因,从而为患者提供更加精准的治疗和预防方法。
更多精彩内容欢迎关注「丁香园神经时间」
每天 20:00 更新
🌟 记得设置星标关注**呦👇
![[]](https://medblog.cn/wp-content/uploads/2023/11/07d9738a-6bfe-4342-965b-6ed086d2d6f6.png)
策划|立早
整理|李瑶
排版|时间胶囊
参考文献及书籍:
1. 卡普兰 (2022). 卒中少见病因 = Uncommon causes of stroke: 上海科学技术出版社).
2. Research Committee on the Pathology and Treatment of Spontaneous Occlusion of the Circle of Willis; Health Labour Sciences Research Grant for Research on Measures for Infractable Diseases. Guidelines for diagnosis and treatment of moyamoya disease (spontaneous occlusion of the circle of Willis). Neurol Med Chir (Tokyo). 2012;52(5):245-266. doi:10.2176/nmc.52.245.
3. Valent P, Klion AD, Horny HP, et al. Contemporary consensus proposal on criteria and classification of eosinophilic disorders and related syndromes. J Allergy Clin Immunol. 2012;130(3):607-612.e9. doi:10.1016/j.jaci.2012.02.019.





暂无评论内容