聂志余教授:头晕表现的后循环缺血的诊断与鉴别
原创 作者:DXY 整理 公号:丁香园神经时间 发布时间:2023-06-28 19:58 发表于浙江
眩晕性疾病一直神经科医生比较关注的问题。在中国卒中学会第九届学术年会暨天坛脑血管病会议上,来自同济医院的聂志余教授就「表现头晕的后循环缺血的诊断与鉴别」做出了精彩分享。
01
表现为「孤立性眩晕」的后循环缺血
孤立性眩晕可以是阵发性,也可以是持续性的,表现为急性前庭耳蜗功能障碍的症状。可伴有视物旋转、恶心、呕吐、心慌、出汗、腹泻、站立不稳等非特异症状,无局灶性神经功能缺损如一侧面部和肢体麻木、无力、构音障碍、吞咽困难、复视等症状。
需要注意的是,孤立性眩晕可为后循环缺血唯一的临床表现。
02
应重视表现为孤立性眩晕的后循环缺血
大约 21% 的椎动脉系统 TIA 病人表现为孤立性眩晕。25% 的 PCI 病人表现为眩晕。
以眩晕为主要表现的非典型的后循环 TIA 与典型的 TIA 一样,在之后的随访中常常伴发严重的卒中事件。后循环梗死前数天到数周病人都有短暂的神经系统症状,这些症状中 92% 都是非特异性症状,其中 50% 的病人有发作性眩晕症状,其中只有 20% 的病人立即就医,其中只有很少的病人诊断为 TIA。
03
后循环缺血性眩晕的基础
![[]](https://medblog.cn/wp-content/uploads/2023/06/7410d4ba-ee25-46d4-be8b-0b930042b7eb.png)
![[]](https://medblog.cn/wp-content/uploads/2023/06/5bde137a-55e8-423a-b9ea-5c719424643e.png)
04
后循环 TIA 的常见病因
1)大动脉粥样硬化:椎基底动脉交界处附近的远端椎动脉、椎动脉近端部位和近端基底动脉;
2)小动脉病变;
3)心源性栓塞:远端基底动脉是栓塞的常见部位;
4)动脉夹层:夹层更容易发生在椎动脉的椎间孔段和椎间孔与硬脑膜之间的区域;
5)椎动脉和/或基底动脉发育不良等。
05
病史和体格检查的重要性
1)有 20% 的 PCI 患者仅有孤立性的头晕症状。非局灶性症状,包括失衡、双侧肢体无力和感觉异常,也可出现在大约 12%~50% 的 TIA 患者中。患者在到达医院时可能已无症状,因此诊断更依赖于病史。
2)对于主要表现为头晕/眩晕的患者:
需要注意头晕/眩晕的起病方式、持续时间、诱发因素及伴随症状。
注意有无头痛(鉴别前庭性偏头痛);有无耳鸣及听力下降(鉴别梅尼埃病和小脑前下动脉卒中);有无复视、吞咽困难、饮水呛咳(鉴别脑干缺血);有无共济失调(鉴别小脑缺血);有无高血压病和糖尿病等脑血管病危险因素(鉴别非 PCI)既往史、家族史等。
3)头脉冲、眼震、眼偏斜试验(Head impulse test,nystagmus,test of skew,HINTS)三步检查法。HINTS 三步检查法被证明是筛查主要表现为 AVS 的 PCI 患者的有效方法。
![[]](https://medblog.cn/wp-content/uploads/2023/06/6f7d4be2-797d-4534-a9b5-296ae25d7686.jpg)
HINTS plus,听力试验:传统观点认为,头晕合并听力丧失为外周神经病变,如梅尼埃病、迷路炎等。事实上,头晕合并听力丧失通常提示 PCI。HINTS plus 有助于发现小脑前下动脉卒中,患者听力障碍多存在于异常 VOR 侧。
4)CT 平扫对于排除颅内出血方面最为敏感,同时也可能显示出陈旧性梗死的一些证据。
MRI 的 DWI 序列对缺血灶的检出具有独特优势,要注意有多项研究表明,在最初 24 至 48 小时内,高达 20% 的后循环卒中患者在 MRI 上表现为假阴性。
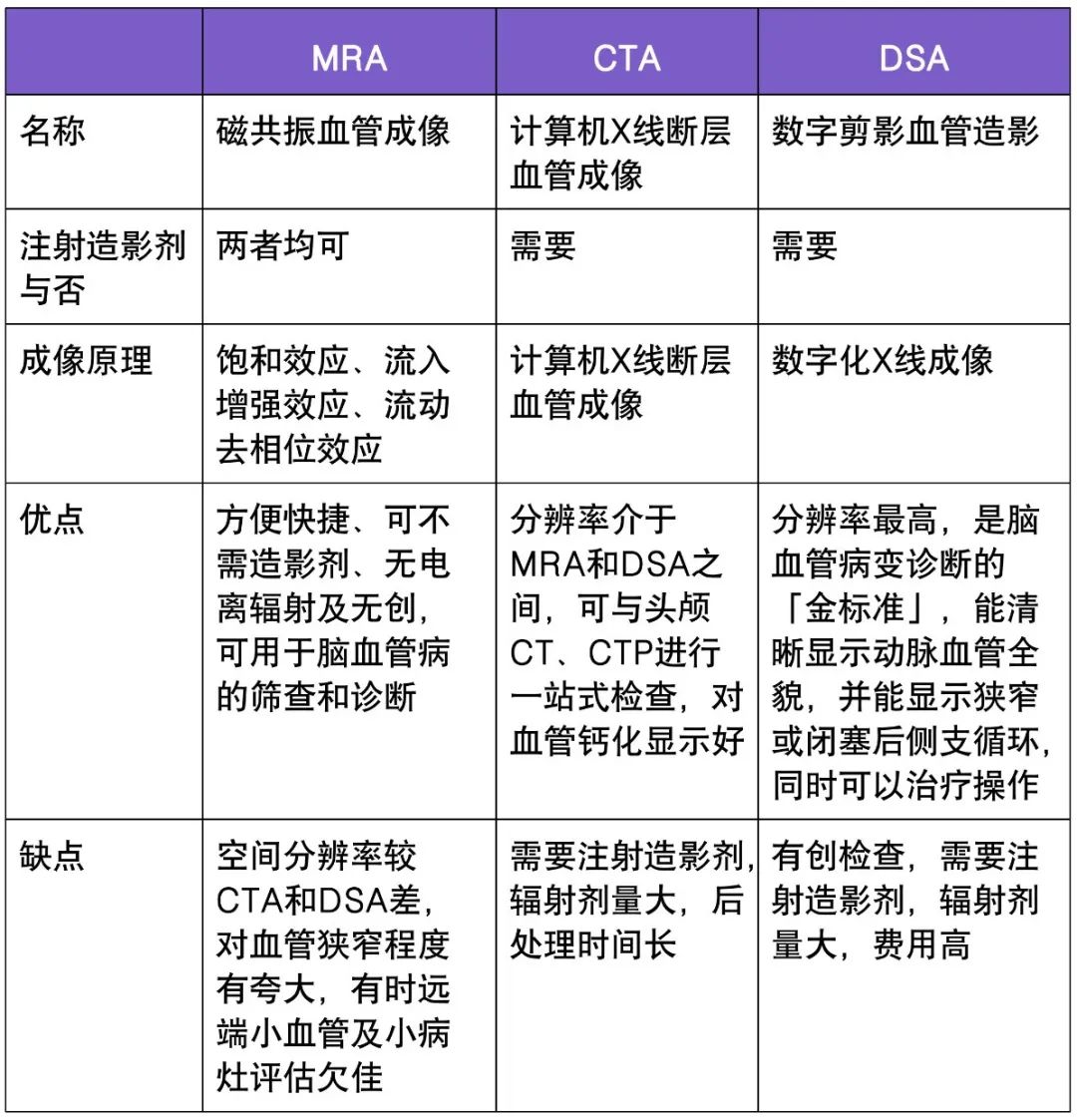
CTA 和 MRA 可以很好地观察完整椎基底动脉系统中动脉粥样硬化的位置、程度和外观,应尽早完善检查。
对于所有怀疑 PCI 的孤立性眩晕发作患者,应考虑进行心脏的评估,特别是那些怀疑不是动脉粥样硬化机制导致 TIA 的患者,如 12 导联心电图、心电监测,用于鉴别心房颤动的存在与否,以及经胸超声心动图和经食管超声心动图,以确定心源性血栓的可能。
06
以头晕为主要表现的后循环缺血病例
Case 1:患者男,51 岁
突发头晕眼花,站立不稳,1 小时后缓解。2 天后再发头晕不稳感。有高血压病史 10 年,吸烟病史 30 年。查体:无眼震、无复视、HINTS -、双侧指鼻试验准、跟膝胫试验稳定。颈动脉超声:双侧颈动脉斑块。诊断:后循环 TIA。
![[]](https://medblog.cn/wp-content/uploads/2023/06/7bd50757-e094-463c-a7c9-ce577b0ce2d5.jpg)
Case 2:患者男,69 岁
突然午睡时出现头晕、伴恶心、呕吐,站立不稳,出冷汗,无视物旋转,无意识障碍、无言语不清。查体:左指鼻试验 +,跟膝胫试验 +,无眼震、无复视。HINTS 试验组合(-)。脑 CT(-)。输液治疗后症状缓解,症状持续 8 小时。次日完善多模态脑 MR:左小脑梗死、左 VA 闭塞。
![[]](https://medblog.cn/wp-content/uploads/2023/06/1588033a-372f-40bb-82f7-1489b8230bf1.jpg)
Case 3:患者男,59 岁
发作性头晕 1 个月就诊,表现为头晕眼花、无视物旋转,有不稳感,能正常走路。每次发作持续时间 1 小时~半天。既往健康,否认高血压病史。NS(-)。脑 CT(-)。脑 CTA 发现烟雾病。诊断:TIA、烟雾病。
![[]](https://medblog.cn/wp-content/uploads/2023/06/d301ed39-e46d-4c16-9fef-ee75e68cec53.jpg)
Case 4:患者男,65 岁
发作性头晕眩晕 2 个月。无明显诱因出现头晕,有时有视物旋转感或不稳感,不伴恶心呕吐。每次持续时间数分钟,十几分钟,最长半小时。共计发作 10 余次。否认高血压病史。查体:NS(-)。脑 CT(-)、脑 MR(-)、脑 MRA:基底动脉重度狭窄。诊断:后循环 TIA、基底动脉狭窄。
![[]](https://medblog.cn/wp-content/uploads/2023/06/e41d23f5-5f10-48fc-a58e-ae0e20161d5e.jpg)
Case 5:患者男,52 岁
发作性头晕眩晕 3 个月。无明显诱因出现头晕,有不稳发飘的感觉,不伴恶心呕吐。每次持续时间 20 分钟~1 小时。最后一次头晕眩晕发作持续 1 天不缓解来医院门诊就诊,查体头脉冲试验 -、眼震试验双向水平眼震、眼偏斜试验 +。双手指鼻试验阳性。既往糖尿病病史 5 年,高血压病史 4 年。肥胖,熬夜、吸烟 25 年。脑 MR:双侧小脑脚梗死。脑 DSA:双侧椎动脉起始处重度狭窄。
![[]](https://medblog.cn/wp-content/uploads/2023/06/1e596967-6822-439f-a6ca-dc3bc32908a9.jpg)
07
需要与后循环缺血性头晕相鉴别的疾病
1)梅尼埃病
梅尼埃病是一种原因不明的、以膜迷路积水为主要病理特征的内耳病,临床表现为发作性眩晕、波动性听力下降、耳鸣和(或)耳闷胀感。主要表现为:
① 反复发作眩晕,每次 20 min~数小时;发作性眩晕多持续 20 min 至 12 h,常伴有恶心、呕吐等自主神经功能紊乱和走路不稳等平衡功能障碍,无意识丧失;间歇期无眩晕发作,但可伴有平衡功能障碍。双侧梅尼埃病患者可表现为头晕、不稳感、摇晃感或振动幻视。② 听力减退(随发作次数而明显);③ 耳鸣;④ 耳内闷胀感;⑤ 温度试验:半规管功能低下。
![[]](https://medblog.cn/wp-content/uploads/2023/06/2c2cd74a-d683-436d-9029-903f3e0b3abe.jpg)
2)持续性姿势-知觉性头晕(PPPD)
PPPD 是一种临床比较常见的头晕形式,也是中年慢性头晕患者最常见的原因之一。涉及神经科、耳科、精神科多学科。2015 年被 WHO 国际疾病分类第十一次 beta 草案(ICD-11 beta draft)收录,近年在国内开始受到关注。主要表现为:
① 非旋转性眩晕,或者头晕、不稳感 3 个月以上(头晕一个月至少发作 15 天,每次时间长短不定,症状时轻时重);② 在站立位症状加重,坐位时症状减轻,卧床时症状很轻微甚至消失;③ 头部主动或被动运动、受到移动视觉刺激或复杂视觉刺激(如商场)、精细的视觉任务(如阅读)会加重症状;④ 在发病前曾患某种疾病或遭受情感打击;⑤ 临床和辅助检查结果正常。
3)偏头痛性眩晕(MV)
偏头痛性眩晕是一种偏头痛引起的眩晕疾病,是一种眩晕门诊常见的独立的复发性眩晕疾病。MV 可以发生在任何年龄,以中年为发病高峰,大约 80% 是女性患者,有研究显示在 40~50 岁的女性中 MV 的年患病率高达 1%。主要特点:
① 发作性前庭症状,包括旋转性眩晕、其他自身或物体的运动错觉、位置性眩晕、头部运动耐受不良(由于头部活动诱发的不平衡感或自身、周围物体运动错觉)等;② 每次发作持续时间 5 min~72 h;③ 至少 5 次发作;
④ 眩晕和偏头痛之间的关系不是固定的,眩晕可以发生在偏头痛之前,类似于先兆,或者在头痛之中或头痛之后,有些患者仅表现为单纯的眩晕而没有头痛或仅有一些偏头痛的伴随症状;⑤ 多伴有偏头痛性头痛、畏光、畏声、视觉或其他方面的先兆;⑥ 特定的食物、缺睡、激素改变可诱发;⑦ 抗偏头痛治疗有效;⑧ 排除其他病因。
4)良性发作性位置性眩晕(BPPV),耳石症
主要特点及表现为:
① 头位变化时出现发作性眩晕:Dix-Hallpike 试验诱发;② 发作持续时间:大多数秒~20 s,多在 20 s 以内,很少 > 40 s;③ 体位变化后经数秒潜伏期后出现眩晕及眼震;④ 多有眼震(水平或旋转)、少伴恶心呕吐;⑤ 眩晕的易疲劳性,自我好转性;可复发性;⑥ 无听力障碍、耳鸣及不稳感;⑦ 无中枢症候;⑧ 听力检查及温度试验正常。
总之,后循环 TIA 和卒中是发作性前庭性综合征的常见中枢性病因。有或无伴随症状的眩晕是 PCI 的最常见表现,当后循环 TIA 患者表现为孤立性头晕时,由于大多数患者就诊时无症状,因此诊断是一大挑战。
临床需注意头晕的起病形式、持续时间、诱发因素、伴随症状对可能疾病的鉴别。椎-基底动脉系统的大动脉粥样硬化是后循环 TIA 的主要病因,还应注意查找心源性病因等。另外还需要重视病史、查体与相应的辅助检查。
更多精彩内容欢迎关注「丁香园神经时间」
每天 20:00 更新
🌟 记得设置星标关注**呦👇
![[]](https://medblog.cn/wp-content/uploads/2023/06/65d165a3-0f2d-49ab-a4d3-42785077244d.png)
整理|张群英 策划|时间胶囊
文图|讲者 PPT
投稿|zhangjing3@dxy.cn





暂无评论内容