一文读懂:卒中患者的血压管理 | 卒中全程守护
非原创 公号:丁香园神经时间 发布时间:2023-03-23 19:58
“
2016 年全球疾病负担研究显示,我国是全球卒中终生风险最高的国家,高达 39.3%(全球 24.9%)[1]。而且,卒中已成为我国居民过早死亡和伤残的首位原因[2]。
卒中的防治是一项系统工程,需要院内外医疗体系、院内多学科的共同合作,以及医生、患者、社会多方的重视,涉及到卒中预防、急性期救治、卒中康复等诸多方面,需要进行规范化的全程管理[3]。为此,我们特邀请国内神经病学领域专家针对以上几方面内容分享他们的观点。
”
导语
高血压是导致卒中最常见的危险因素之一[3]。但是,目前临床上卒中患者的血压管理仍然存在知晓率、治疗率和控制率低等问题。本期专家访谈,由北京医院神经内科主任龚涛教授以《卒中患者的血压管理》为主题,分享他的临床经验。
高血压是卒中主要危险因素,目前管理情况不佳
高血压是卒中最主要的独立危险因素之一。其中,有 57.3% 的缺血性卒中患者,以及 69.9% 的脑出血患者患有高血压[4]。
但是,目前我国卒中患者的血压管理情况不佳。《2020 年中国卒中报告》数据显示,只有 41.0% 的成人高血压患者知晓自己的病情,34.9% 正在服用降压药,11.0% 的血压得到控制[4]。因此,如何提高高血压患者的知晓率、治疗率和控制率是目前临床上面临的难题。
血压升高对血管造成的物理损伤非常大
高血压导致卒中发生最关键的机制是动脉粥样硬化。其中,血管内皮损伤是促使动脉粥样硬化发生的起始原因,而高血压这一内源性的物理损伤是造成血管内皮损伤的主要因素,比血脂、血糖等对血管造成的化学损伤危害更大[5]。
此外,血压对于小动脉具有冲击作用,引起小动脉内壁变薄,形成粟粒样动脉瘤,血压骤然升高时可能导致破裂出血[6]。
因此,血压达标对卒中的预防至关重要,应贯穿卒中一级、二级预防的全过程[3]。
卒中一级预防:旨在防止卒中发生,应制定合理的降压目标并及时干预
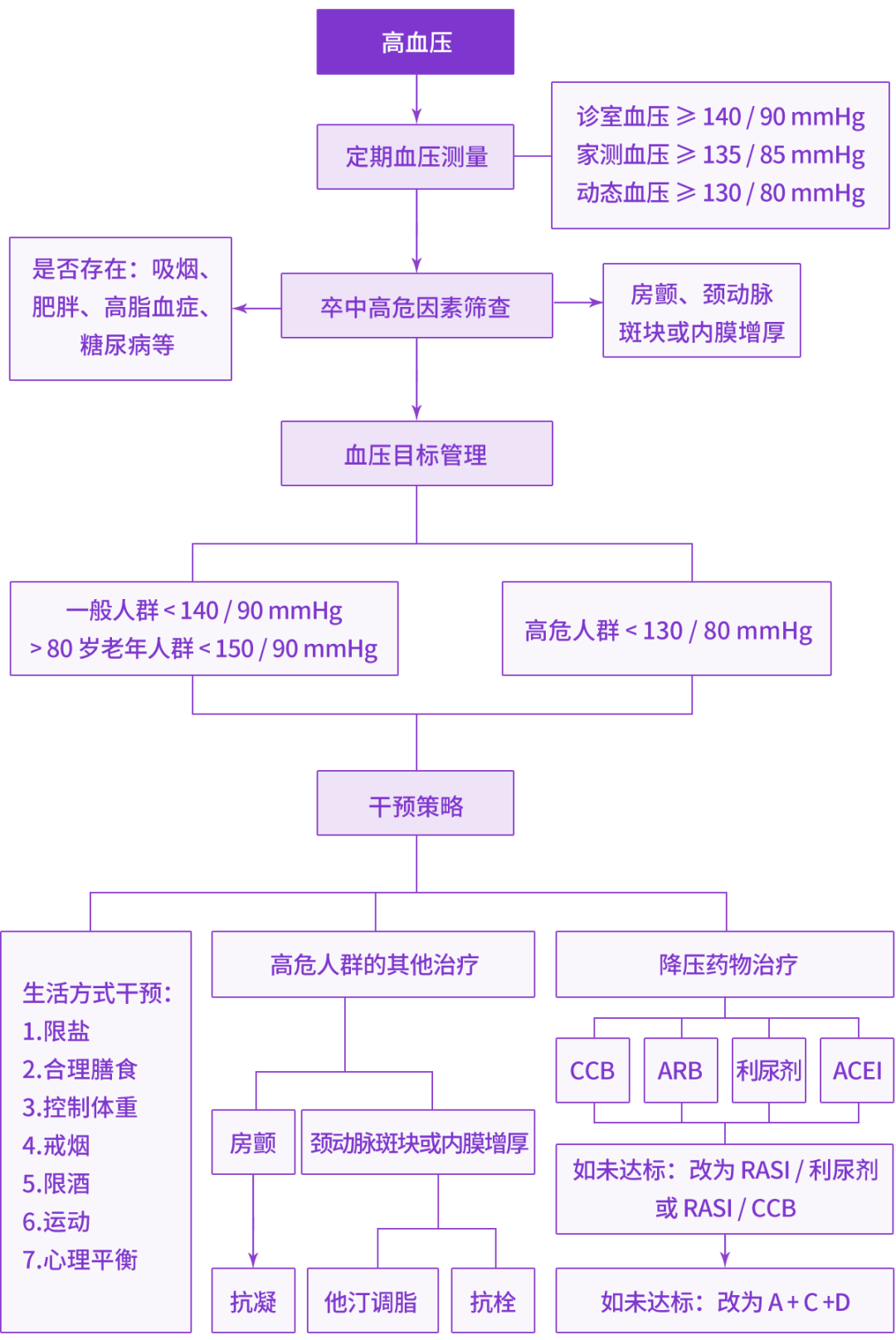
卒中一级预防需要平稳长效降压,保护靶器官,防止卒中发生。应对高血压患者进行规范血压监测,对卒中高危因素进行筛查。具体降压目标和干预策略,如图 1 所示[3]。
![[]](https://img.medblog.cn/medblog/neurotime/812fb398-f91e-45dd-84cb-0076bb456f8b.png)
图 1 卒中一级预防血压管理流程[3]
卒中二级预防:旨在降低卒中复发风险,根据患者情况合理选择降压药物,及时调整治疗方案
卒中二级预防建议长期、持续控制血压以降低卒中复发风险;降压过程中应根据患者具体情况进行调整,血压波动大比持续高血压影响更大,因此注意避免降压过快以及减少血压变异性[3]。具体降压目标和干预策略,如图 2 所示[3]。
![[]](https://img.medblog.cn/medblog/neurotime/397e2ce0-f2ee-4ecf-904f-983ed7262c91.png)
图 2 卒中二级预防血压管理流程[3]
卒中急性期:根据不同类型制定目标血压及干预时机
卒中急性期应密切监测血压,减少血压波动的诱因。根据卒中的不同类型,制定相应的目标血压。其中,发病 24 小时内的血压水平对治疗决策的影响较大(图 3)[3]。
缺血性卒中:降压目标 180/105 mmHg 以下,一般 24 h 后恢复常规血压管理模式
缺血性卒中血管堵塞会引起脑灌注下降。为保证大脑血液充足供应,可能出现反射性血压升高。因此,在排除情绪激动、颅压高、尿潴留等可引起继发性血压升高的情况后,可根据不同情况采取相应措施,并在 24 h 后恢复常规血压管理模式[3]:
24 h 内若血压不高于 180/105 mmHg,可以不采取降压措施。
如伴有其他合并症(如急性冠状动脉事件、急性心衰、主动脉夹层、溶栓后症状性颅内出血、子痫或先兆子痫等),可早期启动降压治疗。
对于未进行血管再通治疗的急性缺血性卒中患者,若血压 < 220/120 mmHg 并且无合并症,需要紧急降压治疗。若血压 ≥ 220/120 mmHg,习惯上也需要对该类人群进行降压治疗。
对于拟行血管再通治疗的患者,应按适应证要求开始血压管理。推荐应用静脉注射药物将血压控制在 180/105 mmHg 以下。
对于血压 > 140/90 mmHg 且神经功能稳定的患者,在住院期间启动降压治疗是安全的。
自发性脑出血:降压目标 160/90 mmHg,24 h 后恢复常规血压管理模式
自发性脑出血,即出血性卒中,管理的重点是防止血肿扩大。因此,需要在急性期尽快将血压降至理想水平,160/90 mmHg 可作为参考的降压目标,早期积极降压是安全的。同样,在 24 h 后应恢复常规血压管理模式[3]:
当收缩压 > 220 mmHg 时,应积极使用静脉抗高血压药物降低血压。
当收缩压 > 180 mmHg 时,可使用静脉抗高血压药物控制血压,根据患者临床表现调整降压速度。
![[]](https://img.medblog.cn/medblog/neurotime/5b184731-ad2b-4897-bd43-788b12ba9c25.png)
图 3 卒中急性期血压管理流程[3]
卒中患者降压药物的选择,需要综合考量药物降压力度、平稳性和患者全身情况
药物降压力度、平稳性
选择降压药物时,血压达标是关键,因此需要考虑药物降压的力度和平稳性。其中,CCB 类药物是卒中预防降压药物中唯一的 Ia 类推荐[3]。
Meta 分析显示,相较于 ACEI、ARB、β 受体阻滞剂,CCB 可降低患者更多的心血管风险和总体死亡率[7]。此外,有研究显示 CCB 在有效降压的同时,还可改善患者的脑血流量[8]。
患者全身情况
选择降压药物时,还应评估患者的全身情况,进行个体化治疗。例如,心衰患者四肢水肿应联合利尿药;肾功能不佳的患者需要保护靶器官,可以联合 ACEI/ARB。年轻患者血压升高可能是由于交感神经兴奋性增加,心率偏高,需要联合 β 受体阻滞剂。
以患者为中心,通过多样化、多层次管理手段,提升卒中患者血压达标率
广泛的宣传教育
让患者、大众以及基层医生充分了解:1)高血压的危害及其导致身体损伤的方式;2)血压管理的目标值;3)出现高血压的原因;4)饮食、身体锻炼、吸烟、情绪等引起血压升高的危险因素以及相应的生活方式干预措施;5)合理使用降压药物,不随意减药、停药。
为患者提供自我管理的平台
高血压院外管理是高血压管理的重要组成部分。患者可通过互联网进行风险测评、健康咨询、生活方式指导等,也可以通过互联网进行远程问诊以及获得治疗药物。此外,高血压患者可以借助移动智能设备将血压监测数据连续传输至平台,医务人员可以对数据进行分析并远程给出指导建议。
注重家庭管理
对于老年患者,家属需要帮助其进行药物管理,以及营造良好的家庭氛围,减少因情绪波动而出现血压升高的情况。
分级诊疗体系建设
分级诊疗有利于血压达标。基层医疗机构负责开展高血压的健康教育、筛查和识别,并给予相应的治疗。对于血压控制不理想的患者可转诊至上级中心。之后,患者再转回基层医疗机构进行定期复诊和随访。基层医疗机构应为高血压患者建立健康档案。通过双向转诊的方式,可以实现上下级医院联动,形成闭环管理。
小结
高血压是卒中最主要的独立危险因素之一,因此血压管理应贯穿在卒中一级、二级预防的全过程。其中,一级预防旨在防止卒中发生,二级预防旨在降低卒中复发风险。
对于卒中患者来说,高血压的治疗一般采用药物治疗 + 生活方式干预的方式。选择降压药物时,需要考虑药物降压的力度和平稳性,以及患者的个体化情况。卒中患者常用降压药物包括 CCB、ARB、ACEI、利尿剂、β 受体阻滞剂。其中,CCB 类药物是卒中预防降压药物中唯一的 Ia 类推荐[3]。
未来,临床上要注重宣传教育、互联网平台支持下的患者自我管理、家庭管理,以及分级诊疗体系建设等方面,以进一步提高我国卒中患者的血压达标率。
专家介绍
![[]](https://img.medblog.cn/medblog/neurotime/6c1d85e0-a283-457f-bca7-4a3a485bff89.png)
龚涛教授 主任医师
北京医院 神经内科主任
社会兼职
1. 中国医师协会全科医生教育培训专家委员会委员,对外交流学组副组长
2. 中国医师协会神经内科医生理事会脑血管病专业委员会委员
3. 北京医学会神经病学分会常委/脑血管病学组委员
4. 北京神经内科学会常务理事,全科医学专业委员会主任委员
5. 北京中西医结合学会卒中专业委员会副主任委员
6.《中华全科医师杂志》副主编
7.《中华神经科杂志》编委
8.《中国神经免疫学与神经病学杂志》编委
9.《中国心血管杂志》编委
10.《中国全科医学杂志》编委
11.《中国社区医师》杂志编委
科研项目/成果
主持国家自然科学基金项目,省部级科研项目 4 项,参加国家重大科研项目 1 项。获得卫生部科学技术进步三等奖 1 项,局级科研成果 2 项。撰写 SCI 论文 15 篇,其他论文 80 余篇。
研究领域
主要研究领域:神经病学脑血管病;老年医学;全科医学。
(上下滑动查看)
✩ 本内容仅供医疗专业人士阅读
内容策划:马腾
内容审核:李婷
题图来源:图虫创意
图表来源:丁香园设计团队
参考文献
[1] GBD 2016 Lifetime Risk of Stroke Collaborators.Global, Regional, and Country-Specific Lifetime Risks of Stroke, 1990 and 2016.N Engl J Med . 2018 Dec 20;379(25):2429-2437.
[2] 王拥军, 李子孝, 谷鸿秋, 等. 中国卒中报告2019(中文版) [J]. 中国卒中杂志, 2020, 10): 1037-43.
[3] 国家卫生健康委. 中国卒中防治指导规范(2021年版). 2021.
[4] 王拥军, 李子孝, 谷鸿秋, 等. 中国卒中报告2020(中文版)(1) [J]. 中国卒中杂志, 2022, 17(5): 15.
[5] 艾耶甘瑞著;王维治译. 高血压病与卒中:病理生理学和治疗[M]. 人民卫生出版社. 2012.5.
[6] 蔡淑娟. 急性脑出血手术病人的护理[J]. 当代护士(中旬刊), 2003(3): 28-29.
[7] LEE S A, CHOI H M, PARK H J, et al. Amlodipine and cardiovascular outcomes in hypertensive patients: meta-analysis comparing amlodipine-based versus other antihypertensive therapy [J]. Korean J Intern Med, 2014, 29(3): 315-24.
[8] HONG K S, KANG D W, BAE H J, et al. Effect of cilnidipine vs losartan on cerebral blood flow in hypertensive patients with a history of ischemic stroke: a randomized controlled trial [J]. Acta Neurol Scand, 2010, 121(1): 51-7.
![[]](https://img.medblog.cn/medblog/neurotime/31e09c59-e0dc-4e50-97fc-e30753a97748.png)





暂无评论内容